
从传染系数R0来看,史上传染性最强的呼吸道类病毒非麻疹莫属。麻疹病毒的传染系数R0高达12-18,是新冠病毒的6倍、流感病毒的5倍!据WHO有关报导,自2016年以来全球麻疹死亡人数上升了近50%,导致高达207500人死亡,在2019年达到最高报告病例数869770例。2020年初以来,全球所有的资源与精力集中于新冠疫情的紧急防控实属无奈之举,却也极大地削弱了对其他传染病的防控。截至2020年11月,据WHO报告全球已有26个国家暂停麻疹疫苗接种服务,这意味着数以亿计的人群将暴露在麻疹病毒之下,面临潜在的感染风险。

图1:麻疹病毒疫苗涵盖的地区
接种疫苗是防控麻疹病毒流行的主要措施,有效防控要求MCV1和MCV2的疫苗接种覆盖率应达到95%。十多年来,MCV1的全球覆盖率一直停滞在84%至85%之间。MCV2的覆盖率虽有所增长但目前仍然只有71%。可见,现阶段麻疹疫苗接种的覆盖率仍远低于控制麻疹和防止疫情和死亡所需的两剂95%或更高水平,存在“爆雷”的潜在风险。

图2:2019年全球麻疹病毒感染病例及麻疹疫苗不同剂量疫苗的覆盖率
麻疹病毒是有包膜的单链RNA病毒,属于副黏液病毒科的麻疹病毒属。它是直径在100 – 300 nm之间的多形病毒。麻疹病毒只有一个血清型,可诱导免疫应答的麻疹病毒膜表面糖蛋白中和抗原血凝素和融合蛋白相对保守:
融合蛋白(F):介导病毒与细胞的融合及病毒的渗入;
血凝素(H) :介导病毒与细胞的结合,形成中和抗体的抗原;
核蛋白(N)和大蛋白(L):形成覆盖病毒RNA的核衣壳;
基质蛋白(M)
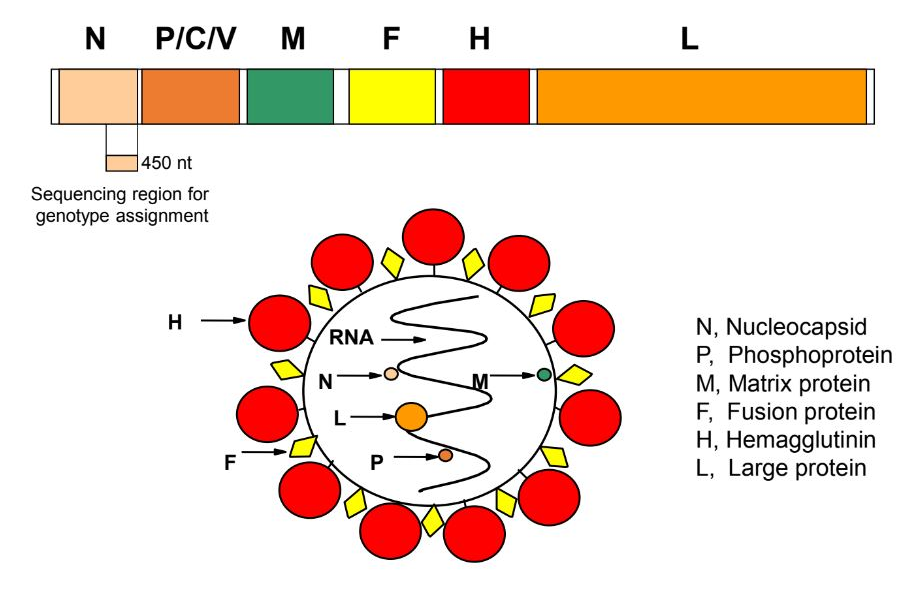
图3:麻疹病毒的蛋白结构图
Enders和Peebles将David Edmonston的麻疹患儿血液接种在人肾细胞中,并在组织培养中分离出来麻疹病毒毒株,命名为Edmonston。并以Edmonston毒株为原始毒株在不同的组织中进行传代培养,以此产生毒性更弱的毒株用于疫苗开发。

图4:麻疹病毒株及减毒活疫苗株的研发
AIK-C、Moraten、Rubeovax、Zagreb 、 CAM-70、Changchun-47、Leningrad-4 和 Shanghai-191疫苗毒株与Edmonston毒株相比,其编码区和非编码区的氨基酸数量均有改变。由此可见,Edmonston毒株的基因序列及蛋白抗原位点是最完整的。
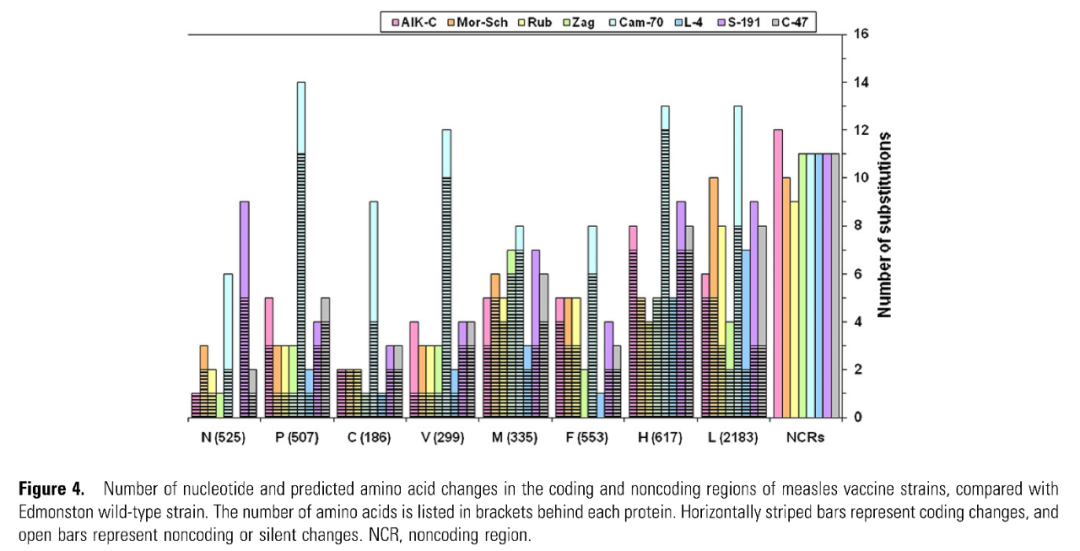
图5:减毒活疫苗株与野生毒株的基因序列及蛋白差异
典型麻疹病例出疹后3天内仅约70%左右的患者IgM阳性,4天-28天应为100%阳性(轻型麻疹病例IgM的产生会更晚一些)。IgG抗体的产生逐渐增加,在皮疹发作后约4周内达到峰值,并在感染后持续很长时间,可用于评估个体及人群的免疫水平。
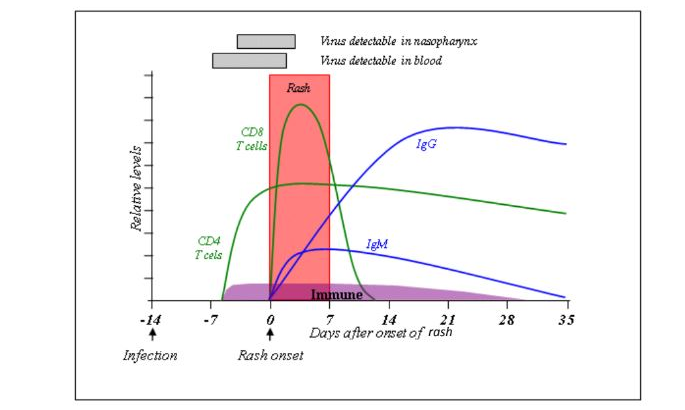
图6:麻疹病毒感染的免疫反应过程
根据国家卫生健康委员会《麻疹诊断》WS 296-2017 的血清学实验室检测:
1) 采血前8 d~56 d内未接种过含麻疹成分减毒活疫苗,而出疹后28 d内血标本中麻疹IgM阳性;
2) 恢复期血标本麻疹IgG抗体滴度比急性期有≥4倍升高,或急性期抗体阴性而恢复期抗体阳转;
WHO在全球实验室诊断网络《基于实验室的麻疹,风疹和先天性风疹综合症监测手册》和美国CDC推荐血清学抗体检测且IgG用于免疫力的检测。

图7:关于WHO和美国CDC麻疹病毒IgG的免疫检测
日本顺天堂大学( Juntendo University) 附属医院的免疫接种要求中明确提出,如没有疫苗接种证明需进行血清学检测,根据不同的疫苗检测效价进行相应的疫苗接种处理。血清学检测的效价必须明确给出定量的抗体水平;从接种要求的流程图中可以看出:
- 麻疹病毒的抗体水平>800 mIU/ml时,证明已完成疫苗2剂接种过程,具有保护水平;
- 抗体水平在100 mIU/ml-800 mIU/mL之间需要接种1剂含麻疹成分疫苗;
- 抗体水平在<100 mIU/ml时需要接种2剂含麻疹成分疫苗;
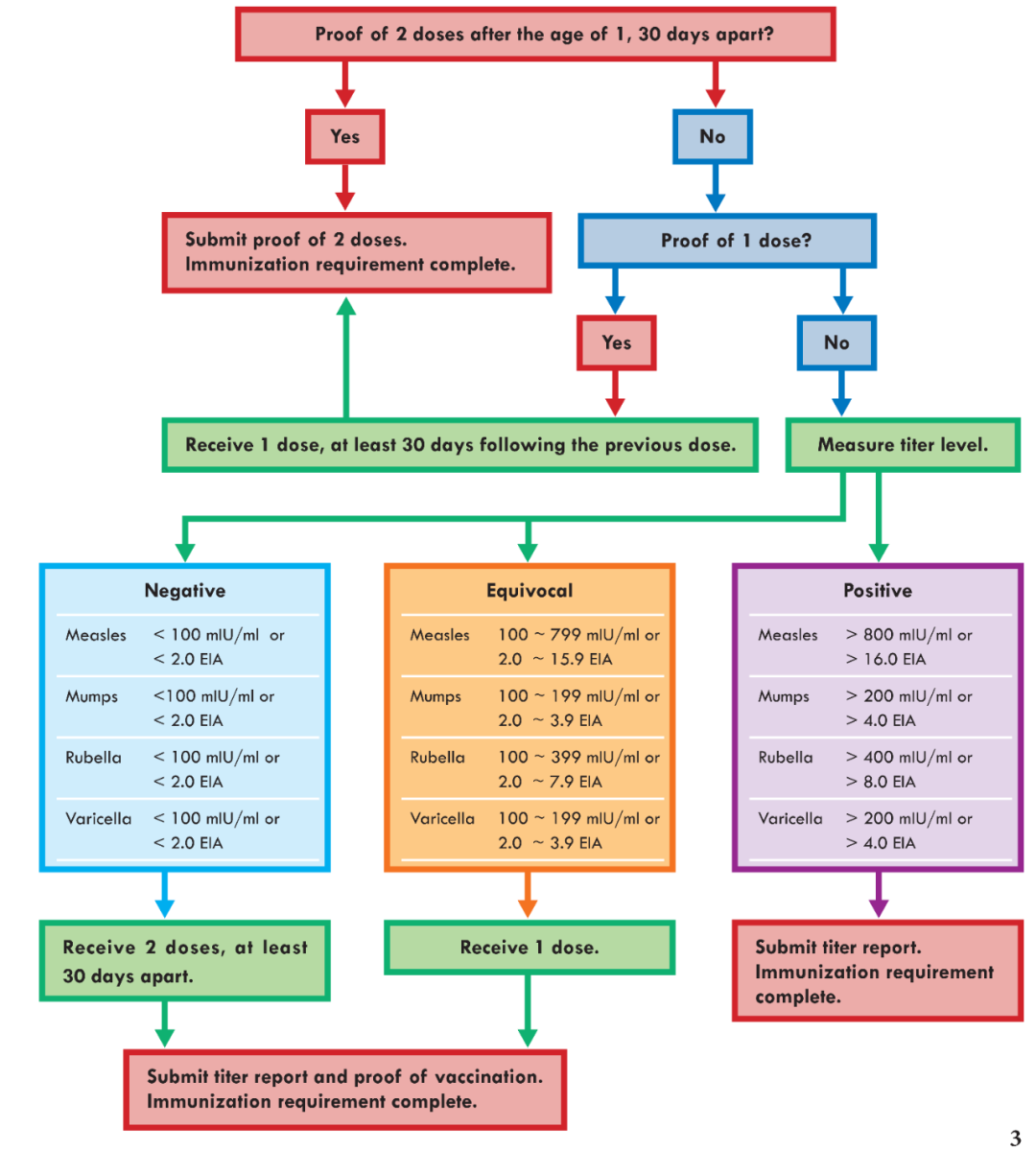
图8:日本Juntendo University Hospital的疫苗接种流程图
在密歇根大学公共卫生学院和天津市疾病预防控制中心在The Journal of Infectious Diseases上发表的文章中,得出麻疹病毒IgG≥800 mIU/ml是具有抗体保护水平的。

图9:密歇根大学公共卫生学院麻疹病毒抗体免疫保护水平
在昆明医科大学公共卫生学院和云南省疾病预防控制中心发表在Medicine上发表的《A cross-sectional study on serum measles antibody levels of a healthy population in southwest China》文章中,IgG抗体水平(mIU/ml)≥800为保护水平。

图10:国内麻疹病毒抗体免疫保护水平
广州市疾病预防控制中心在中华流行病学杂志发表的《小月龄婴儿母传麻疹抗体水平动态变化的纵向研究》的文章中也明确麻疹病毒IgG≥800 mIU/ml为保护性抗体水平,并依据抗体水平分为:
易感水平 :<200 mIU/ml;
低抗体水平:≥200且<800 mIU/ml;
中抗体水平:≥800且<3 200 mIU/ml;
高抗体水平:≥3 200 mIU/ml。
除了上述的地方,全国各地区均已将麻疹病毒IgG≥800 mIU/ml视为麻疹抗体保护水平。

图11:国内麻疹病毒抗体免疫保护水平
综上所述,通过麻疹病毒抗体水平定量结果判定是否完成或许要加强疫苗接种,在国际上已形成麻疹病毒IgG≥800 mIU/ml为保护性抗体水平,根据不同梯度形成高、中、低的抗体水平。
机体感染麻疹病毒后,在免疫应答过程中发现,麻疹病毒的多数抗原位点均能在皮疹出现后产生相应的特异性抗体;随着病程的进展,刺激机体产生的抗体也随之上升;从下图可以看出,在皮疹出现后上升最快,含量最多的为核蛋白(N),其次为血凝素(H)、融合蛋白(F)、基质蛋白(M);相对于这四种抗原位点刺激产生相对应的特异性抗体的阳性率而言,核蛋白(N)、融合蛋白(F)可在短时间内可刺激达到100%阳性,血凝素(H)在2周内可达到100%,基质蛋白(M)在1周内也可达到40%左右。
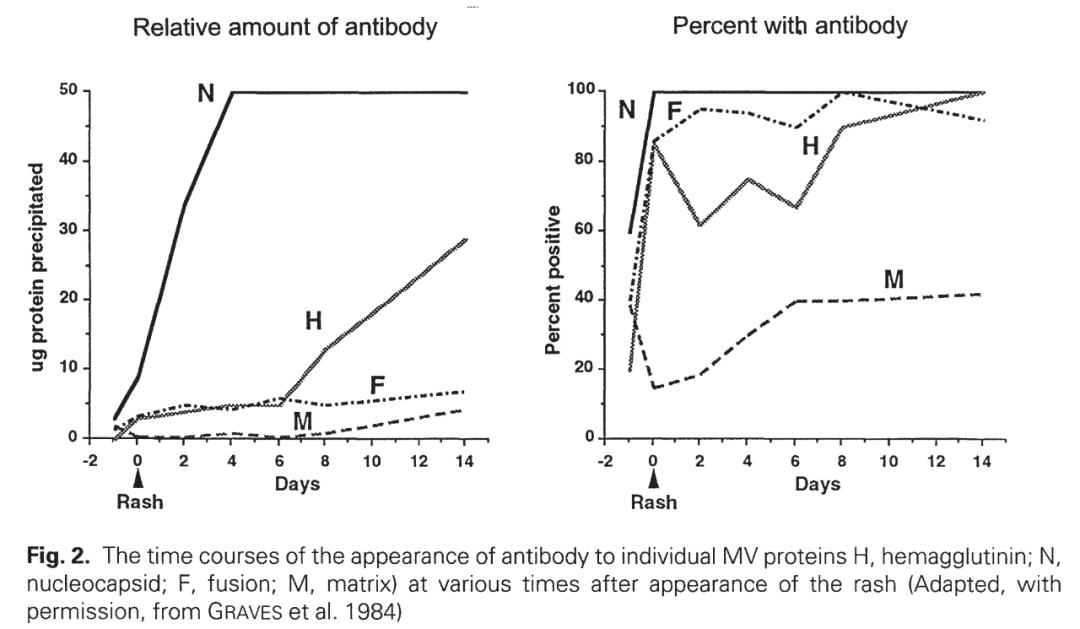
图12:麻疹病毒核蛋白(N)、血凝素(H)、融合蛋白(F)、基质蛋白(M)在皮疹出现后的相对应抗体含量及阳性率
在Johns Hopkins Bloomberg School of Public Health, Baltimore的研究发现,体内均产生了针对核蛋白(N),其次为血凝素(H)、融合蛋白(F)蛋白的特异性抗体反应,在免疫应答过程中核蛋白(N)的特异性抗体最快也最多,其次为血凝素(H)、融合蛋白(F)、基质蛋白(M),且这三种蛋白位点的特异性抗体均持续了6个多月。综上研究可见,在麻疹病毒的感染过程中,刺激机体产生免疫应答的抗原位点为多个表位,在诊断麻疹病毒过程中,其检测试剂包被的抗原应为涵盖多个抗原位点,以增强机体特异性抗体的识别,避免部分病例产生漏检而导致假阴性;因此,天然抗原是麻疹病毒抗体检测的最佳选择。
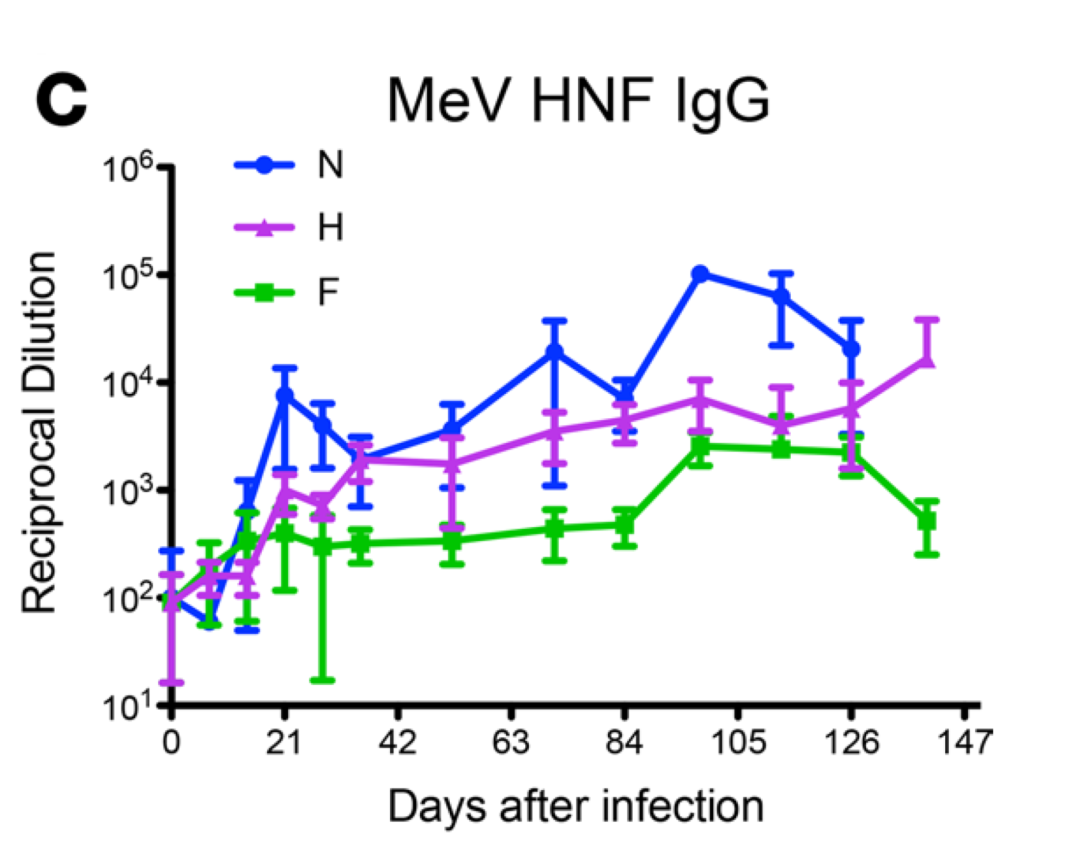
图13:麻疹病毒核蛋白(N)、血凝素(H)、融合蛋白(F)随感染进程其相应IgG抗体含量变化
在后新冠疫情时期,一手抓新冠防控,一手抓其他传染病的监测与预防,两手都要硬。尤其是当面对传染性极强的麻疹病毒,定量检测和动态监控具有重要的意义。源于Edmonston毒株的麻疹天然抗原含有最完整的基因序列和蛋白抗原位点,是开发精确定量检测试剂盒的最佳抗原。
向下滑动查看
作者:Hillson SERION原料事业部
供稿、编辑:弋水 | 校对:Miley | 责编:木霖森
1

产品咨询

SERION原料事业部:
18818686988
0755-89381139

编辑:Steven | 校对:Harris | 责编:Hillson
干货分享


助力我们的客户更加强大
永葆我们的价值无可替代

免责声明:本文仅代表作者本人观点,不代表维润赛润资讯的观点和立场。文章图片均来源于网络,如有侵权,请联系作者删除,欢迎联系小编。
1
原文始发于微信公众号(维润赛润资讯):后新冠疫情时期,谨防史上传染性最强麻疹病毒
